Кибер-Нож // Бронхиальные карциномы // Бронхиальные карциномы. Диагностика.
Диагностика
На ранних стадиях своего развития бронхиальная карцинома себя никак не проявляет. Симптомы, которые появляются по мере развития опухоли, зависят от многих факторов: расположения образования, размеров опухоли, ее гистологического строения.
Осмотр больного у терапевта
Аускультация легких
Обычно аускультация легких производится в положении больного стоя или сидя. Врач прослушивает дыхание с помощью фонендоскопа с передней стороны грудной клетки, сзади и в боковых отделах. Чтобы исследование было максимально эффективным, необходимо чтобы пациент глубоко дышал.
Аускультация легких проводится с целью выслушивания и оценки основного и побочных дыхательных шумов. Большое диагностическое значение имеют побочные дыхательные шумы – звуки, которые сопровождают внешнее дыхание. Патологические дыхательные шумы появляются при многих заболеваниях бронхо-легочной системы (хронический бронхит, пневмония, опухолевый процесс и пр.).
В сомнительных случаях (при обнаружении хрипов в бронхах или легких) врач направляет больного на дальнейшее обследование для уточнения диагноза (рентген легких, флюорография).
Аускультация с передней стороны грудной клетки
Фонендоскоп прикладывают к надключичной ямке, так чтобы его поверхность (мембрана) полностью прилегала к телу больного. Затем устройство перемещают к другой надключичной ямке, выслушиваются участки на уровне первого, второго и третьего межреберий.
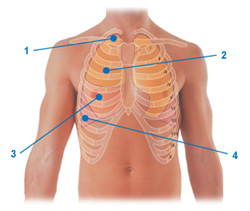
- Выслушивание верхушки правого легкого
- Выслушивание верхней доли правого легкого
- Выслушивание средней доли правого легкого
- Выслушивание нижней доли правого легкого
Аускультация в боковых отделах грудной клетки
Больного просят сложить руки в замок и поднять вверх на затылок. Мембрану фонендоскопа размещают в подмышечной ямке и оценивают дыхательные шумы в этой области. Далее выслушивание продолжают, постепенно опускаясь вплоть до нижней границы легких.
Аускультация легких на задней поверхности грудной клетки
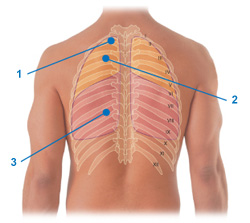
- Выслушивание верхушки левого легкого. Для этого нужно поставить мембрану фонендоскопа на уровне надостных ямок.
- Выслушивание верхней доли левого легкого – фонендоскоп помещают в межлопаточное пространство на втором-третьем уровнях
- Выслушивание нижней доли левого легкого – фонендоскоп помещают в подлопаточное пространство на уровне седьмого, восьмого и девятого межреберий.
Фонендоскоп или стетоскоп?
В детстве посещение врача-педиатра казалось чем-то удивительным – доктор «слушал» легкие пациента блестящей трубочкой и заглядывал в горло при помощи деревянной палочки, напоминающей палочку от мороженого. Однако ничего волшебного в этих манипуляциях нет – аускультация или прослушивание легких необходимо для оценки основного и побочных дыхательных шумов для постановки диагноза и назначения правильного лечения.
Трубочка, которая висит у врача на шее, называется фонендоскопом. Это устройство состоит из резинового шланга, металлического раструба и мембраны, затягивающей раструб. Многие люди путают стетоскоп и фонендоскоп. Стетоскоп относится к древним медицинским изобретениям и представляет собой обычную трубку. «Родоначальником» стетоскопа был обычный журнал, свернутый в трубку.
Интересные факты о стетоскопе
Стетоскоп был изобретен французским врачом Рене Лаэннеком в далеком 18 веке. Необходимость в специальной трубочке для выслушивания легких возникла тогда, когда он обнаружил, что прижимать ухо к груди больных со слишком объемным бюстом неудобно. Тогда он взял обычный журнал и свернул его в трубку - так трубочка из журнала стала самым первым в мире стетоскопом.
Стетоскоп используется в акушерской практике для прослушивания сердца плода. Фонендоскоп для этой процедуры неэффективен. Именно стетоскоп носил в кармане халата сказочный доктор Айболит.
Стетоскоп можно использовать для выслушивания шумов не только бронхов и легких, но и сердца, кишечника и сосудов.
Что оценивается при аускультации легких?
- Основные и побочные шумы дыхания во время вдоха, их продолжительность и характер
- Сила и громкость шумов дыхания
Основные дыхательные шумы здорового человека:
Везикулярные шумы дыхания – выслушиваются над поверхностью легких.
Бронхиальные шумы дыхания – выслушиваются над крупными бронхами, трахеей и гортанью
Патологические шумы при дыхании – это шумы, которые сопровождают дыхание при бронхолегочных заболеваниях. У соматически здоровых людей выслушивается только нормальное везикулярное и бронхиальное дыхание без побочных патологических шумов.
Диагностическое обследование органов грудной полости может производиться с помощью различных методов. При осмотре больного обычно прослушивают его легкие с помощью фонендоскопа (аускультация легких) и при обнаружении патологии направляют на дополнительные исследования.
Патологические шумы дыхания при выслушивании легких
Патологические шумы дыхания могут выслушиваться при развитии бронхо-легочных заболеваний. В прошлой статье мы говорили о шумах дыхания, которые выслушиваются в норме: везикулярных и бронхиальных.
К патологиям дыхания относятся следующие случаи:
Ослабление везикулярных шумов дыхания. Может наблюдаться при резком уменьшении альвеолярных пузырьков, а также при резкой слабости и долгой неподвижности больного, переломах ребер, при воспалении дыхательных мышц.
Усиление везикулярных шумов дыхания. Жесткие шумы при дыхании. Более глубокие и грубые везикулярные шумы называются жесткими. Жесткие шумы наблюдаются при воспалении бронхов или бронхиол (бронхитах). Появление патологического шума связано с сужением просветов мелких бронхов.
Патологические бронхиальные шумы дыхания прослушиваются в легких, над грудной клеткой вместо везикулярных шумов дыхания (напомним, при нормальном внешнем дыхании бронхиальные шумы характерны для участков над трахеей и гортанью). Причиной появления патологических бронхиальных шумов дыхания может быть крупозное воспаление легких, туберкулез и другие патологии.
Хрипы при дыхании. Хрипы при дыхании – это дыхательные шумы, появляющиеся в результате сужения бронхов. Хрипы могут быть сухими и влажными. Сухие хрипы подразделяются на низкие и высокие, а влажные – на крупнопузырчатые, среднепузырчатые и мелкопузырчатые.
| Сухие хрипы | По характеру хрипов (высокие или низкие) можно определить, где локализован патологический процесс. Более тонкие свистящие хрипы характерны для поражения мелких бронхов, а более низкие – для обструкции крупных бронхов. Сухие хрипы характерны для состояний, когда в бронхах скапливается густая мокрота. Также хрипы могут появиться при отеке слизистой оболочки бронхов, связанным с воспалением. Наличие сухих хрипов чаще всего говорит о том, что пациент болеет бронхитом или бронхиальной астмой. Обычно сухие хрипы выслушивают над всей поверхностью легких. |
| Влажные хрипы | Влажные хрипы характерны для состояний, когда в бронхах скапливается жидкая мокрота. В этом случае воздушная струя, проходящая сквозь бронхи, дает звуковой эффект, напоминающий булькание пузырьков при кипении воды. Влажные хрипы делятся на крупнопузырчатые, мелкопузырчатые и среднепузырчатые, в зависимости от того, какие бронхи поражены – мелкие, средние или крупные. |
Методы исследования функционального состояния бронхов и легких
| Лабораторные и инструментальные методы исследования | Эндоскопические методы исследования | Методы функциональной диагностики |
| Рентгеноскопия легких | Торакоскопия | Плевральная пункция |
| Томография легких | Бронхоскопия | Легочная вентиляция |
| Рентгенография легких | ||
| Бронхография легких | ||
| Флюорография легких | ||
| Исследование мокроты |
Рентгеноскопия легких
Рентгеноскопия легких является одним из самых распространенных и недорогих методов диагностики заболеваний бронхолегочной системы. Рентгеноскопия позволяет оценить структуру легких, а также определить наличие патологических изменений (уплотнения, наличие воздуха в полости плевры и др).
Недостатком рентгеноскопии является относительно низкое разрешение изображения, однако, с появлением новых цифровых аппаратов эта проблема становится менее актуальной.
Томография легких
Компьютерная томография легких позволяет изучить ткани легкого по слоям. Основное показание для назначения КТ легких – заболевания нижних дыхательных путей.
Рентгенография легких
Рентгенография грудной клетки нужна для того, чтобы вовремя распознать такие серьезные заболевания легких, как туберкулез, пневмония, доброкачественные и злокачественные опухоли.
Рентген широко используется в качестве профилактического обследования для раннего выявления патологий, которые еще не проявляют себя симптомами. На изображении патологические области (туберкулез, воспаление легких) выглядят более светлыми, чем нормальные ткани легкого.
Исследование проводится в рентгеновском кабинете. От больного требуется раздеться до пояса и встать перед специальным щитком, в котором помещается рентгеновская пленка. Сам аппарат находится в двух метрах от больного. Обычно выполняется два снимка – в боковом положении и в положении фас (прямом). Длительность этой процедуры составляет несколько секунд, при ее проведении пациент не испытывает никаких неприятных ощущений.
Как правильно интерпретировать снимок грудной клетки?
НОРМА:
- Легочные поля без затемнений
- Умеренно выраженный сосудистый рисунок
- Сердце не увеличено
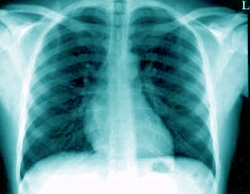
Рентгенография легких
Для того чтобы поставить точный диагноз и правильно назначить лечение необходимо провести ряд диагностических исследований – клинических и инструментальных.
Зачем выполняют рентгенографию грудной клетки?
С помощью рентгенографии можно получить изображение органов грудной клетки на рентгеновском снимке. Показанием к рентгенографии является подозрение на поражение легких, кроме того исследование может выполняться в целях контроля над эффективностью назначенной терапии. Рентгеноскопия и рентгенография являются очень распространенными и популярными методами диагностики, так как они могут быть выполнены в любом медицинском учреждении, просты и не требуют специальной подготовки.
Что нужно знать пациенту?
Перед выполнением рентгенографии грудной клетки больного нужно проинформировать о необходимости сделать глубокий вдох, а потом задержать дыхание и несколько секунд не шевелиться. Противопоказанием к исследованию является первый триместр беременности.
Интерпретация снимка грудной клетки
- Необходимо оценить положение тени средостения с левой и правой стороны. Важным диагностическим фактором является смещение органов средостения, а также размер самой тени.
- Нормальное расположение трахеи – ровно посередине
- С левой стороны должны располагаться две трети тени сердца, с правой - одна треть тени.
- Корень легких. При наличии опухоли в легких и увеличении лимфатических узлов корень легких может быть расширен. Увеличение легочной артерии может говорить о легочной гипертензии и тромбоэмболии легочной артерии, главных бронхов – о центральном раке легкого, лимфатических узлов – о туберкулезе, саркоидозе или лимфоме.
- Легкие. Если Вы видите в периферических отделах легочный рисунок, то это признак патологии. Периферические отделы легких в норме выглядят на изображении черными, так как они должны быть прозрачными (любые тени и затемнения в этих отделах являются поводом для дальнейшего тщательного обследования). Синусы должны быть свободными.
- В последнюю очередь, следует оценить состояние костей и мягких тканей. Настораживающими признаками являются тени от молочных желез, склероз и деструкция костной ткани.
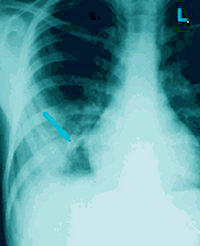
Пневмония. Однородное затемнение легочной ткани при сохранении объема легкого.
Просветления на темном фоне имеют вид дорожек (воздушная бронхограмма).
Бронхография легких
Рак легких занимает одну из лидирующих позиций среди других онкологических заболеваний. С каждым годом заболеваемость раком легких растет, как среди мужчин, так и среди женщин. Виной этому плохая экология, проживание в крупных мегаполисах, вдыхание загрязненного воздуха, а также пристрастие к вредным привычкам (курение и алкоголь).
Чаще всего для постановки окончательного диагноза недостаточно стандартного сбора анамнеза и клинического обследования. Тогда возникает необходимость в проведении рентгенографии, бронхоскопии и цитологического обследования.
Бронхография - это усложненное рентгенологическое исследование грудной клетки. Перед проведением бронхографии в бронхи и трахею вводится контрастное вещество. Особенно ценными становятся данные бронхографии в ситуации, когда опухоль растет в просвет бронха. В этом случае следует использовать все возможные методы диагностики для получения максимальной информации о патологии - томографию, бронхографию и другие исследования, в зависимости от показаний.
Надо отметить, что процедура бронхографии легко переносится пациентами, не вызывает у них болезненных ощущений и даже оказывает некоторое лечебное воздействие. В качестве контрастного вещества в течение последних 30 лет используется Йодлипол, так как он безвреден и имеет однородную консистенцию.
Тем не менее, введение Йодлипола может затруднять дальнейшее лечение, так как лекарство не имеет достаточной вязкости и задерживается в альвеолах. Для решения этой проблемы Л. Розенштраухом была применена взвесь сульфамидных препаратов (норсульфазол) в йодлиполе, при этом определенная часть сульфамидов всасывается в оболочки бронха. Данная смесь имеет определенные преимущества:
- Сохраняет свойства йодлипола, позволяя сделать необходимое количество снимков
- В некоторой степени обладает лечебным эффектом
- Препарат быстро выводится из организма (в течение суток после исследования)
Способы введения лекарственного препарата в бронхи:
- Трансназальный метод
- Трансоральный метод
- Транстрахеальный метод
Требуется ли специальная подготовка к исследованию?
Специальной подготовки не требуется. Приходить на бронхографию следует с утра, натощак. За 30-40 минут до начала исследования больному необходимо принять таблетку люминала.
Флюорография
Обычно для того, чтобы получить полную картину заболевания и назначить эффективное лечение, клинического обследования и сбора анамнеза недостаточно.
Наверное, трудно найти человека, не знакомого со словом «флюорография». Участковые врачи районных поликлиник следят за тем, чтобы их пациенты своевременно проходили это исследование. Профилактическая флюорография необходима для того, чтобы «поймать» заболевание на ранней стадии и своевременно начать лечение.
Флюорография обладает достаточно высоким разрешением изображения - по этим параметрам она приближается к рентгенографии, оставляя рентгеноскопию далеко позади. Но для диагностики онкологических заболеваний, таких, как рак легких, больше подходит рентгенография, чем флюорография.
Флюорография легких назначается:
- при подозрении на серьезные патологии нижних дыхательных путей.
- в профилактических целях.
Есть ли ограничения для проведения исследования?
Важность флюорографии бесценна, ведь она позволяет диагностировать заболевание на том этапе, когда оно еще не проявляет себя симптомами. Однако чаще двух раз в год лучше флюорографию не делать, так как во время обследования организм человека подвергается определенной лучевой нагрузке.
Плюсы флюорографии, как диагностического метода:
- Быстрота проведения исследования
- Удобство и комфорт для пациента, безболезненность
- Флюорография – недорогой метод исследования
Минусы флюорографии:
- Во время проведения флюорографии человек подвергается облучению (хотя и в небольших дозах). Флюорографию можно проходить не чаще, чем два раза в год.
- Исследование противопоказано на раннем сроке беременности (вплоть до окончания первого триместра).
Медицинская наука со временем развивается, и диагностические технологии становятся все более совершенными. В настоящее время самым безопасным методом исследования становится цифровая флюорография.
Преимущества цифровой флюорографии:
- Данная методика позволяет получать более четкие изображения внутренних органов
- Снижается вероятность диагностической ошибки.
- Лучевая нагрузка на организм пациента значительно ниже, чем при традиционном виде исследования. Доза облучения, которое пациент получает в ходе обследования, снижается не менее чем в 4-5 раз.
Исследование мокроты
Диагностика заболеваний бронхолегочной системы представляет собой комплекс клинико-лабораторных (исследование мокроты), инструментальных (рентген, флюорография) и клинических исследований (врачебный осмотр, аускультация легких, опрос пациента, сбор анамнеза).
Основным методом диагностики при подозрении на рак легких (бронхиальную карциному) является проведение рентгенографии. Дополнительные методы – это исследование мокроты, бронхоскопия, плевральная пункция и другие.
Многие заболевания бронхолегочной системы сопровождаются кашлем. Механизм кашля достаточно прост – когда в дыхательные пути человека попадает инородное тело, организм рефлекторно пытается от него избавиться. Мокрота, которая собирается в альвеолах, бронхах и верхних дыхательных путях также представляет собой постороннее тело и выводится наружу при кашле.
Кашель может быть сухим и влажным, при сухом кашле мокрота не выделяется. Врач непременно должен обратить внимание на характер кашля больного. Также важным диагностическим признаком является частота и сила кашля (постоянный, периодический, ночной, приступообразный кашель, покашливание). Постоянный кашель может свидетельствовать о трахеите, бронхите или воспалении легких, периодический с выделением большого количества гнойной мокроты - о патологическом гнойном процессе в легких. Приступообразный кашель характерен для коклюша, попадания инородного тела в дыхательные пути, а также для некоторых других заболеваний.
При исследовании мокроты основное внимание уделяется следующим параметрам:
- Консистенция мокроты – вязкая или жидкая
- Запах свежевыделенной мокроты (зависит от характера патологического процесса)
- Цвет мокроты (прозрачная, беловатая, желтовато-зеленая, зеленая, с примесью крови, коричневая).
Слизистая мокрота прозрачна или имеет беловатый цвет. Выделяется в начале острых катаральных заболеваний дыхательных путей.
Слизисто-гнойная мокрота характерна для большого количества заболеваний бронхолегочной системы. Слизисто-гнойная мокрота имеет желтоватый оттенок.
Гнойная мокрота, в отличие от слизистой, окрашена в желтый или желтовато-зеленый цвет, непрозрачна. Выделение такой мокроты может свидетельствовать о начале гнойного процесса в легких.
Особенно внимательно следует относиться к случаям обнаружения примеси крови в мокроте – это может говорить о таких серьезных заболеваниях, как крупозная пневмония или гангрена легкого. Для рака легких (и бронхиальных карцином) характерно выделение кровянистой мокроты.
Эндоскопические методы исследования
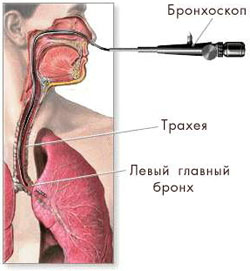
Бронхоскопия относится к эндоскопическим исследованиям трахеобронхиального дерева. В просвет трахеи и бронхи вводится гибкий эндоскоп, который позволяет заглянуть в дыхательные пути «изнутри». Использование эндоскопических методик в диагностике и лечении стало настоящим прорывом в развитии медицины.
Основным показанием к бронхоскопии являются опухоли бронхов и легких. Перед проведением бронхоскопии обычно назначается рентгенографическое или флюорографическое исследование грудной клетки.
Нужна ли специальная подготовка к бронхоскопии?
На обследование следует приходить натощак, поэтому за 21 час до процедуры не принимайте пищу. Такие меры предосторожности нужны для того, чтобы остатки пищи не попали в нижние дыхательные пути при кашле или позывах к рвоте. Бронхоскопия чаще всего проводится ранним утром. Если Вы должны принимать какие-либо лекарства каждый день, заранее посоветуйтесь с врачом, не стоит ли отменить препарат в день исследования.
Если Вы чувствуете беспокойство перед обследованием, скажите об этом врачу – он назначит успокоительные, которые надо будет принять за день до бронхоскопии. Возможно, при обследовании также понадобится лекарственная поддержка седативными препаратами, этот вопрос решается врачом индивидуально. Обязательно предупредите врача, если страдаете аллергией на какие-либо лекарства.
Если Вы носите съемные зубные протезы, то перед бронхоскопией их нужно будет снять во избежание их случайного попадания в дыхательные пути.
Процедура выполняется под местной анестезией – препарат наносится на слизистые оболочки ротоглотки и носовой полости с помощью распылителя. После того, как обезболивание подействует, у Вас появится ощущение закладывания носа, комка в горле, онемения языка и неба, станет сложнее проглатывать слюну.
Многие пациенты беспокоятся, что во время исследования они будут чувствовать боль. Это не соответствует действительности - процедура бронхоскопии не вызывает болевых ощущений. Также распространенным страхом пациентов является страх задохнуться во время исследования. Этого не может случиться по простой причине - диаметр трубки, которая вводится в бронхи намного меньше просвета бронхов и не загораживает его. На протяжении всей процедуры больной дышит самостоятельно.
Обычно можно принимать пищу уже через 20-30 минут после процедуры, когда пройдут ощущения, связанные с анестезией. Если бронхоскопия сочеталась с биопсией, то от пищи придется воздерживаться более длительное время.
Бронхоскопия
В структуре других диагностических методов эндоскопические исследования становятся все более популярными в пульмонологии. Эндоскопия может использоваться как для диагностики, так и для лечения различных патологий дыхательной системы.
Особенную роль играют эндоскопические методы при диагностике и лечении онкологических заболеваний. Обычно эндоскопию совмещают с взятием прицельной биопсии, что позволяет получить максимум информации о заболевании и назначить правильное лечение. В связи с развитием медицины, эндоскопические методы применяются повсеместно – как в диагностических, так и в лечебных целях.
Эндоскопическое исследование бронхов называется бронхоскопией. Бронхоскопия является более углубленным исследованием, чем рентгенография и назначается при обнаружении серьезных патологий в результате рентгена, а также при определенных показаниях. Бронхоскопия относится к методам ранней диагностики в пульмонологии, с помощью нее можно вовремя обнаружить и начать лечение тяжелых заболеваний нижних дыхательных путей.
Для обследования легких и бронхов трубка бронхоскопа вводится через гортань. Различают два вида исследования: верхнюю и нижнюю бронхоскопию. При проникновении трубки в бронхи пациента, крошечная видеокамера передает изображение на монитор компьютера.
Показания к бронхоскопии:
- Долгий упорный кашель у пациента без видимых причин в течение длительного времени
- Примесь крови в мокроте
- Неудовлетворительные результаты рентгенологического исследования (обнаружение узелков, уплотнений или патологического процесса в легких)
- Тяжелая степень бронхиальной астмы
- Кашель курильщика
- Осложненная форма хронического бронхита
Цели бронхоскопии
Диагностические цели:
- Осмотр и оценка слизистых оболочек трахеи и бронхов при подозрении на патологический (опухолевый или воспалительный) процесс.
- Взятие биопсии
Лечебные цели:
- Извлечение инородных тел из нижних дыхательных путей
- Введение лекарственных препаратов
Осложнения бронхоскопии
Бронхоскопия может вызывать весьма серьезные осложнения: кровотечение, спазм бронхов, повреждение трахеи или стенок бронхов, пневмоторакс, аллергические реакции, воспаление легких (пневмония).
Использование анестезии
Исследование не вызывает выраженных болевых ощущений и поэтому выполняется под местным обезболиванием. В некоторых клиниках специалисты используют общую анестезию при проведении бронхоскопии – под контролем анестезиолога на время процедуры пациент погружается в сон.
Торакоскопия
Торакоскопия – это метод эндоскопического обследования и хирургического лечения легких и полости плевры. Торакоскопию относят к малым оперативным вмешательствам и выполняют в условиях стационара.
Показания к торакоскопии
Диагностические показания:
- Доброкачественная опухоль легких, выяснение природы узловых образований в легких неясной этиологии, определение гистологического типа образования.
- Злокачественная опухоль легких. Бронхиальная карцинома или рак легкого. Определение стадии развития патологического процесса, его распространенности.
- Необходимость в проведении биопсии внутригрудных лимфатических узлов.
- Обнаружение единичного метастаза в легком.
- Тяжелые травмы и ранения грудной клетки. Проникающее ранение грудной клетки, диафрагмы, париетальной плевры.
- Плеврит (воспаление плевры).

Лечебные показания
- Лечение спонтанного пневмоторакса.
- Хирургическое лечение опухолей средостения. Удаление таких опухолей производится только по строгим показаниям.
- Резекция легкого при первичной или вторичной (метастатической) опухоли.
- Лечение коллапса легкого
История торакоскопии
Первая торакоскопия была выполнена шведским хирургом Гансом Якобеусом в 1910 году. В дальнейшем, вплоть до середины ХХ века она использовалась, как метод лечения туберкулеза. Затем на продолжительное время интерес к торакоскопии охладел, так как были изобретены эффективные препараты против туберкулеза, и торакоскопия использовалась, в основном, как диагностический метод. В 1976 году Р. Льюис вместе с соавторами разработал новую методику торакоскопии – процедура выполнялась с помощью медиастиноскопа, что позволяло оценить распространенность патологического процесса и взять биопсию. Это открытие положило начало новой эндоскопической хирургии, намного менее травматичной, чем полостная операция.
В 1986 году произошло еще одно знаковое событие для эндоскопической хирургии: была изобретена видеокамера с высоким разрешением, которая позволяла производить трансляцию изображения с торакоскопа на монитор. Благодаря этому возможности хирургов весьма расширились – стало возможно проводить масштабные оперативные вмешательства с гораздо меньшим риском для здоровья пациента, чем при полостной операции.
К преимуществам торакоскопии относится ее малая инвазивность, по сравнению с полостными операциями, более низкая вероятность осложнений.
Функциональные методы диагностики. Спирометрия.
Цель функциональных методов исследования – получить сведения о функциональном состоянии внутренних органов. Оценка вентиляционной способности легких является важной задачей для врача-пульмонолога – информация, полученная в ходе исследования, помогает оценить тяжесть заболевания и подобрать подходящую тактику лечения. Спирометрия широко применяется в практической пульмонологии.
Исследование функции внешнего дыхания
Исследование функции внешнего дыхания – доступный и недорогой метод определения функционального состояния легких, который применяется повсеместно. Спирометрия позволяет исследовать жизненную емкость легких, а также их способность в достаточной мере обеспечивать организм кислородом.

В каких случаях необходимо исследование внешнего дыхания?
- Острые нарушения дыхания
- Бронхообструктивный синдром
- Бронхиальная астма
- Подозрение на частичную непроходимость дыхательных путей (может быть связано с различными причинами, в частности, с доброкачественными и злокачественными опухолями легких). Так как нарушение дыхания может быть следствием различных патологических процессов в дыхательных путях, спирометрия служит средство дифференциальной диагностики.
- Мониторинг эффективности назначенной терапии
Что нужно знать пациенту о спирометрии?
- Обследование производится с пмощью спирометра – медицинского аппарата, предназначенного для измерения объема вдыхаемого и выдыхаемого воздуха. Во время процедуры пациент должен сначала глубоко вдохнуть воздух, а затем максимально глубоко выдохнуть (это называется измерением форсированным дыханием). Во вторую очередь, изучается спокойное дыхание.
- В день исследования ограничьтесь легким завтраком. Между принятием пищи и обследованием должно пройти не менее двух часов.
- Перед началом спирометрии необходимо несколько минут находиться в состоянии покоя, поэтому не удивляйтесь, если Вас попросят в течение 15 минут посидеть в холле поликлиники.
- На обследование следует приходить в свободной одежде, не сдавливающей грудную клетку.
- Продолжительность спирометрии составляет не более 20 минут.
- Предупредите врача, если Вы вынуждены принимать какие-либо лекарственные препараты каждый день. За сутки до процедуры необходимо отменить все препараты, которые действуют на функциональность дыхательной системы.
Плевральная пункция
Плевральная пункция применяется в лечебных целях при накоплении патологического содержимого в плевральной полости (производится промывание полости и введение необходимых препаратов – противоопухолевых, антибактериальных, антисептических или гормональных).
Второй по распространенности причиной назначения этой манипуляции является спонтанный пневмоторакс (тогда пункция нужна для эвакуации воздуха из плевральной полости).
Плевра – это тонкая эластичная оболочка, которая покрывает легкие, диафрагму, средостение и поверхность грудной клетки изнутри.
Висцеральная (легочная) плевра плотно сращена с тканью легких, проникая в борозды, которыми разделяются их доли – отделить висцеральную плевру от легких невозможно, не повредив их.
Наружная поверхность париетальной (пристеночной) плевры прирастает к стенкам полости груди, а внутренняя обращается к легочной (висцеральной) плевре. На корне легкого легочная плевра продолжается в пристеночную (париетальную плевру).
В области корней легких париетальная плевра примыкает к органам средостения и носит название медиастинальной. Париетальная плевра, соприкасающаяся со стенками грудной полости, называется реберной, с диафрагмой – диафрагмальной. Диафрагмальная плевра покрывает сухожильную и мышечные отделы диафрагмы.
Расстояние между висцеральной и париетальной плеврой называется плевральной полостью. Основная функция плевры – защитная.
Плевральная пункция представляет собой диагностическую процедуру, в ходе которой происходит прокол грудной стенки и париетальной плевры полой иглой. Плевральная пункция может нести как лечебные, так и диагностические цели, но чаще – те и другие одновременно. Чаще всего прокол плевры выполняют для того, чтобы получить образец жидкости, которая содержится в плевральной полости для цитологического или бактериологического исследования.
Осложнения, которые могут возникнуть в ходе плевральной пункции:
- Прокол легкого
- Прокол других внутренних органов (диафрагмы, селезенки, печени или желудка)
- Кровотечение внутри плевры
Для того, чтобы избежать осложнений, необходимо строго соблюдать технику плевральной пункции, тщательно следить за направлением иглы.
(495) 740-58-05 - информация по системе Кибер-нож